手術・実績紹介
大腸癌に対する当班の取り組みと実績について
大腸癌
当班における大腸癌に対する手術
クラスターカンファレンス
当院では、大腸癌と診断された患者さんの病態を多くの診療科で共有し、治療に当たっています。具体的には、当科、消化器内科、腫瘍センター、内視鏡センター、放射線科合同のクラスターカンファレンスを行い、治療方針の決定を行っております。情報を共有することにより、内視鏡治療での根治の可能性や抗がん剤治療の必要性,手術のタイミングなど診断から治療までを横断的に見極めています。このように、個々の患者さんにとって最適な治療を提供するように努めております。
結腸癌に対する腹腔鏡手術
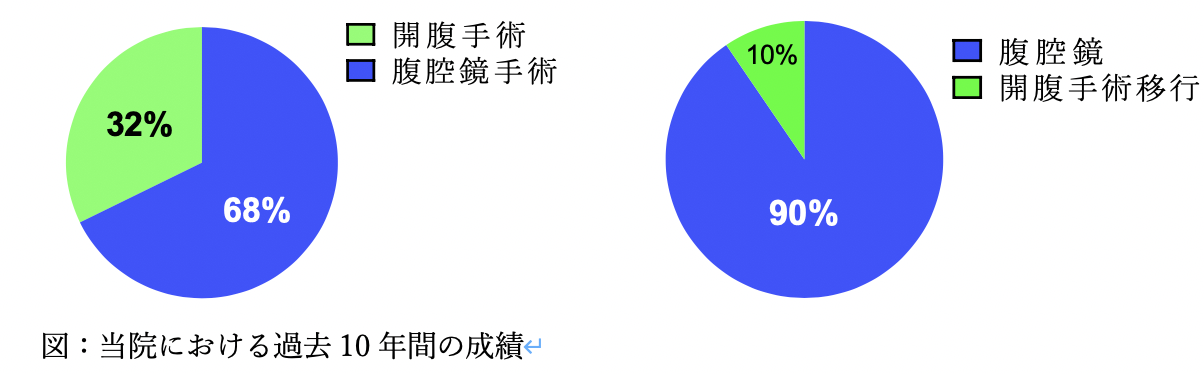
当科のデータ(2016~2018)では、結腸癌に対する根治手術の約90%を腹腔鏡手術で行っております。当科では1994年から大腸癌に対する腹腔鏡手術を開始し、積極的に腹腔鏡手術を行っており、腹腔鏡手術の経験豊富な医師が手術を担当します。
当科における腹腔鏡下結腸癌手術では、腸管授動や血管処理、リンパ節郭清を腹腔鏡下で行ったのち、傷を延長(3-4cm程度)し、腸管とリンパ節を体腔外に引き出して、腸管切離および吻合を直視下で行う方法を標準術式として行っています。
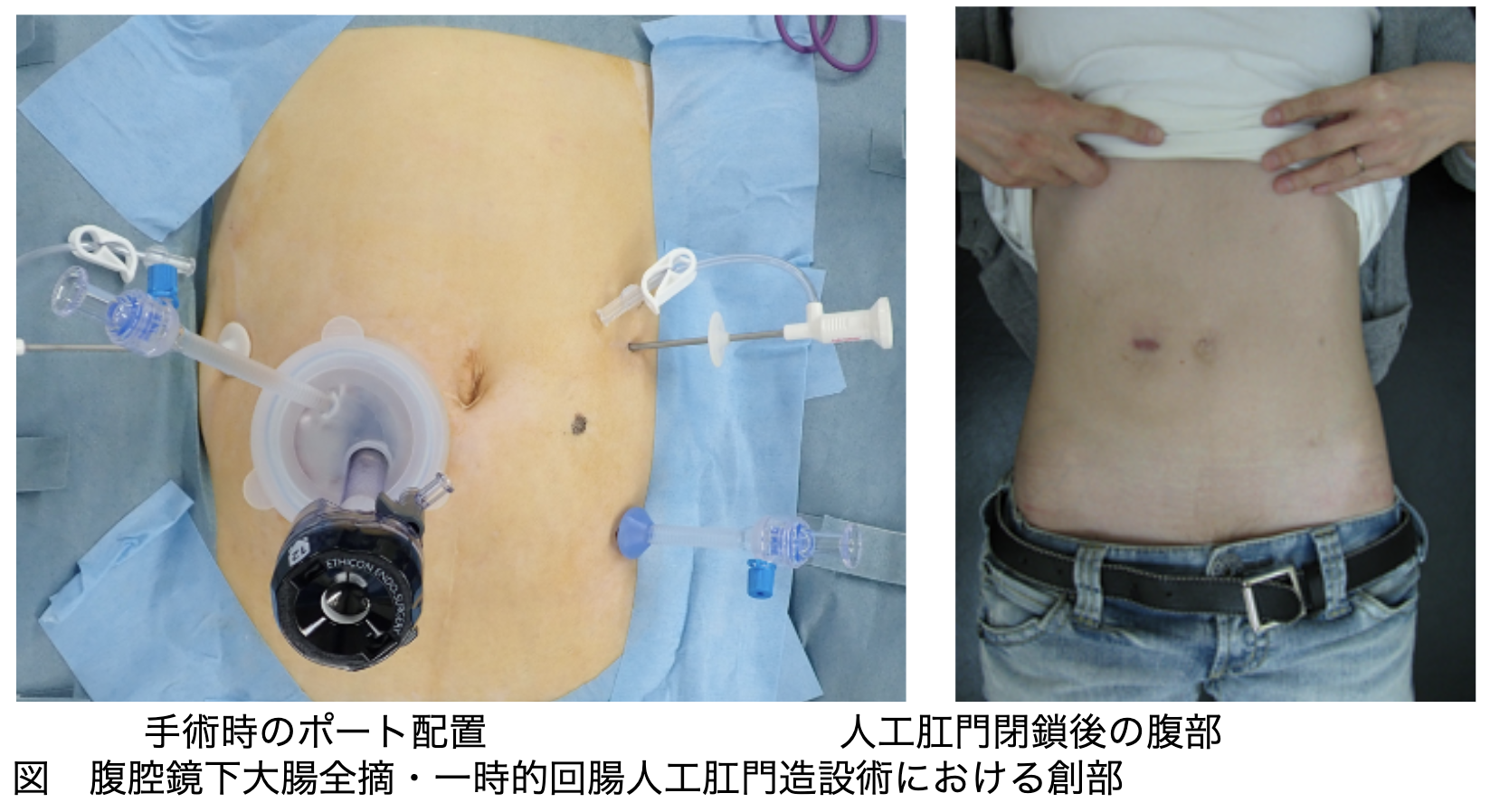
当科における腹腔鏡手術の創の1例
腹腔鏡手術の利点としては、
1.低侵襲:術中出血を軽減し、術後の体への負担を軽減します
2.優れた整容性:臍部に3-4cmの切開を置き、残りは2-10mm程度の小さな穴で手術を行います
3.入院期間の短縮:術後の回復が従来の開腹手術に比べて早くなります
4.拡大視効果:腹腔鏡を通して手術における微細な血管や組織を拡大することが可能であり、より繊細な手術を提供可能となります
などが挙げられます。
高齢な患者さんの手術を担当することも多く、基礎疾患(心疾患、呼吸器疾患、糖尿病などの併存疾患)を持つ方が多数いらっしゃいますが、当院ではそれぞれの診療科および麻酔科と密接な連携を取り、難しい基礎疾患をお持ちの患者さんでも腹腔鏡手術が提供できるように管理しております。当科でのデータでは、腹腔鏡手術を行い、出血や癒着などの手術状況によって開腹手術に変更することとなった症例は全体の約2%程度でした。
直腸癌に対するロボット支援下手術
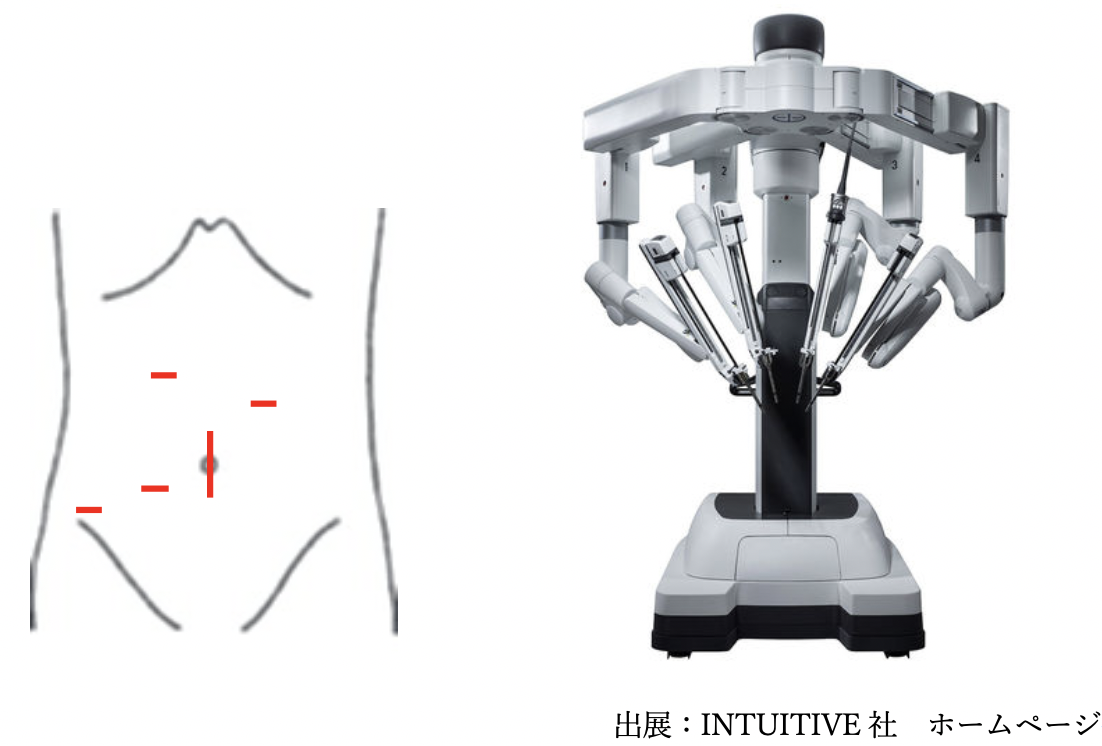
直腸癌も結腸癌と同様に、直腸癌に対する手術の約9割を腹腔鏡手術で行っております。しかし、2018年4月より手術支援ロボット「Davinci」を用いたロボット支援下手術が保険収載となり、増加しております。腹腔鏡手術では手術難度が上がる狭骨盤の症例や高度肥満の症例に対し、ロボット支援下手術はより高度な手術を提供できると考えております。ロボット支援下手術の場合は、下記のように手術創の位置が腹腔鏡手術と若干異なりますが、切開創の大きさなどは特に変わらず、低侵襲手術を提供することが可能です。
炎症性腸疾患に対する当班の取り組みと実績について
潰瘍性大腸炎
当班における潰瘍性大腸炎に対する手術
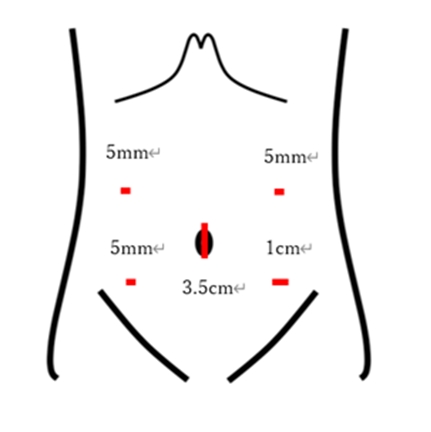
当班では、潰瘍性大腸炎に対して積極的に腹腔鏡手術を取り入れています。腹腔鏡手術では、腹部の切開創が小さく、また腹腔鏡で血管や組織を拡大観察しながら手術となるため、出血量が少なく抑えることが可能です。さらに、当院における潰瘍性大腸炎の手術の特徴として、より低侵襲かつ整容性を留意した手術を行うために、人工肛門造設のための切開創を利用したreduced-port surgery (RPS)を行っております。具体的には下の写真にあるように、右下腹部に約3cm、左下腹部に5mm、左右の上腹部に2mmの切開を行い、手術終了時には右下腹部の切開創に人工肛門を作成します。そのため、大腸をすべて切除するにも関わらず、創部は最大で5mmとなり腹壁破壊を最小限に抑え、低侵襲かつ整容性に優れた手術を提供しています。
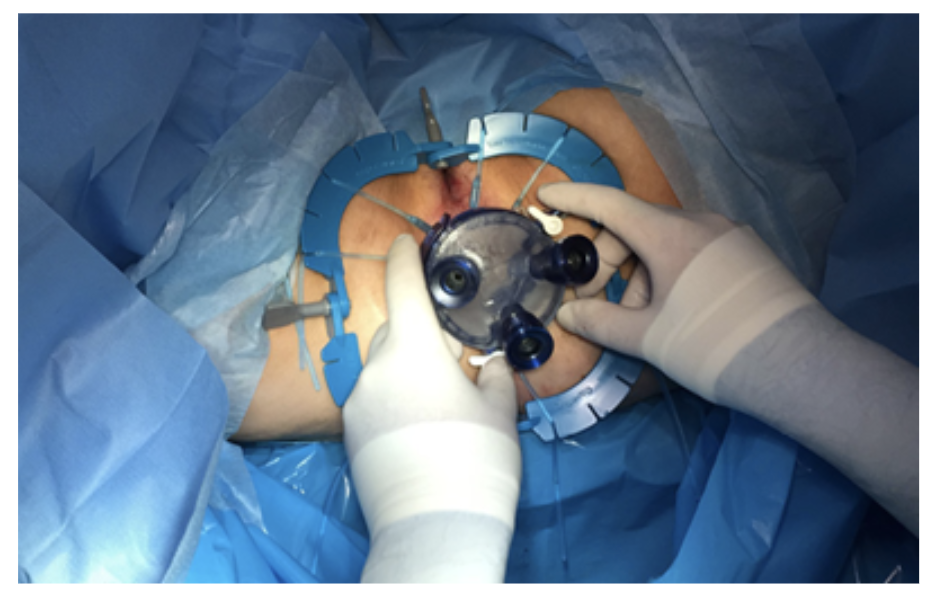
また、当院では経肛門的内視鏡外科手術であるtrans-anal mesorectal excision (TaTME)を腹腔鏡下大腸全摘術に応用しております43。方法としては、腹腔鏡操作と同時に肛門からも内視鏡外科手術を行います。メリットとして、TaTMEによる直腸の離断を計画的に行えるため、肛門機能の温存や将来的なUCの増悪や発癌リスクなどを減らすことができる可能性があると考えております。また、さらなる整容性向上や同時手術による手術時間の短縮が見込まれます。ただし、まだ確立された方法ではないため、現在症例を選択し行っております。
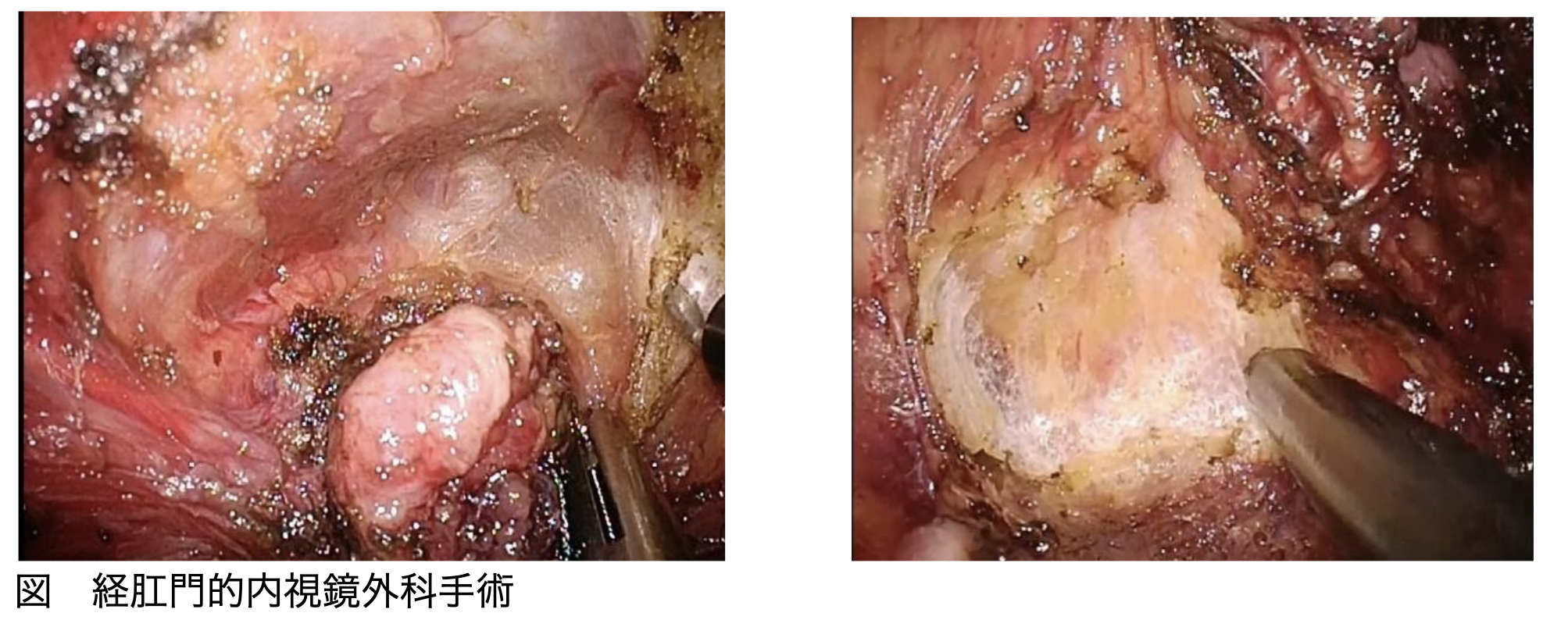
当班の潰瘍性大腸炎に対する手術実績
当院では、潰瘍性大腸炎に対して2000年以降200例を超える大腸全摘術を経験しております。その中で、当院の特徴としては、癌化症例が約4割合を占めており、本邦の報告と比較してもより多くの癌化症例を扱っています。
UCに対する標準術式である大腸全摘術は、通常の大腸癌に対する部分切除と違い合併症の多い術式です。当院における術後30日以内の合併症頻度は、腸閉塞(16.7%)、腹腔内膿瘍(14.2%)、縫合不全(9.2%)、創感染(7.5%)、排尿障害(2.5%)、血栓症(2.5%)出血(1.7%)となっております。
Crohn病(クローン病)
当班におけるCrohn病に対する手術
当班では様々なCrohn病の腸管・肛門病変に対して、内科的な治療で改善を見込めない場合に手術治療を行なっています。炎症を落ち着かせた後に待機的に手術を行う事が望ましいですが、患者様の状態によっては準緊急・緊急手術を選択することもあります。
腸管病変に対する手術
Crohn病術後の病変再発率は非常に高く、海外の報告で再手術率は5年で16-43%であり、1年以内に73%の症例で吻合部近傍に内視鏡的再発が確認されたと報告されています。1)そのため、当班では術後の再狭窄を出来る限り避けるため、一般的に行われる自動縫合器を用いた器械吻合ではなく、Kono-S吻合(図)という吻合法を採用しています(詳細は「対象疾患について」を参照)。Kono-S吻合を用いた腸管吻合では術後5年間の吻合部再手術率は0%であったと報告されており、非常に有用な手術方法であると考えています。2) 当班でも症例を蓄積し、手術実績について報告していく予定です。
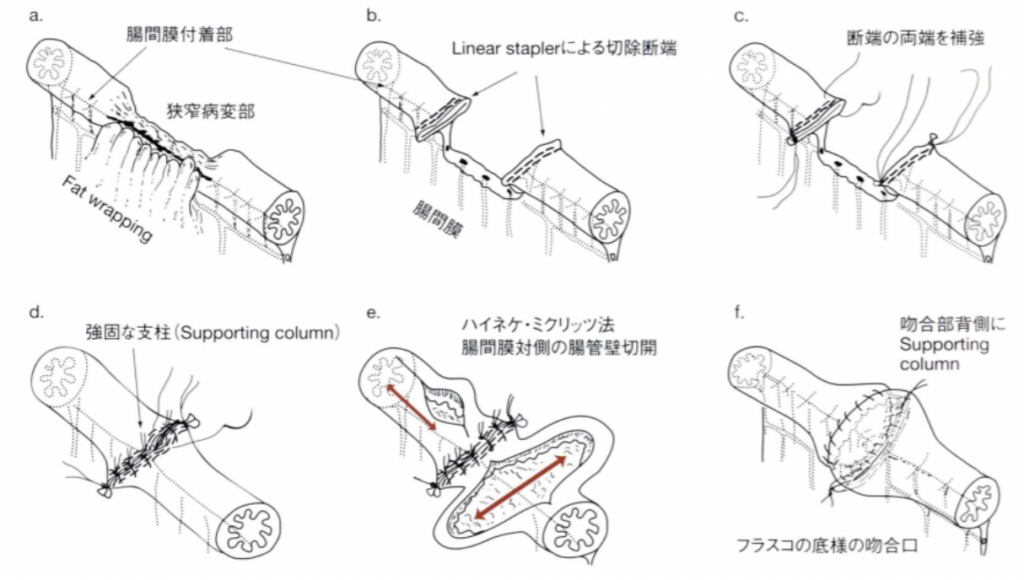
図: Kono-S吻合の手順(出展: 河野 透ら: 消化器内視鏡. 2012;24(2):251-7)
術中小腸内視鏡を用いたCrohn病の病勢評価
手術時には炎症性腸疾患専門の消化器内科医師が立ち会い、小腸内視鏡を用いて手術中に残る小腸に病変がないか、確認のため検査しております。通常の小腸内視鏡では観察困難な範囲まで内視鏡を到達させることが可能であり、術前に指摘できなかった病変の有無を入念に確認することができます。新たに病変が見つかった場合には必要に応じて追加切除や術後の薬剤加療を検討しております。このような新規の試みにより比較的困難かつ苦痛を伴う小腸内視鏡検査の実施を減らすとともに、手術時により細かい検査を提供しています。
当班におけるCrohn病に対する手術
当班ではCrohn病に対して年間10~20件前後の手術を行っており、過去10年間で124件の手術を行なっております(図3)。
術後合併症の発生率は創部感染16%、吻合部縫合不全6%、腸閉塞6%、吻合部狭窄2%、出血2%でした。
Copyright© 慶應義塾大学医学部外科(一般・消化器外科)腸班.
All rights reserved.

